Han transcurrido más de 5 años desde la última actualización de este documento. Las recomendaciones que contiene han de ser consideradas con precaución, teniendo en cuenta que está pendiente de evaluar su vigencia.
|
INTRODUCCIÓN
La supervisión del crecimiento y del desarrollo físicos ha sido tradicionalmente una de las actividades esenciales del pediatra desde la creación de la especialidad, hace más de 100 años, en un mundo en el que el hambre, la desnutrición y las infecciones eran las principales causas de mortalidad y subdesarrollo infantiles. Si analizamos globalmente la situación de hoy en día, podemos ver que los trastornos antes mencionados siguen siendo las causas principales de alteración del desarrollo físico (DF), aunque en las sociedades desarrolladas son otras las causas predominantes. Los principales mecanismos causales y etiologías pueden observarse en la tabla 1. Podemos contemplar el DF del niño como un proceso en el que intervienen múltiples factores tanto genéticos como ambientales.
Tabla 1.- Causas principales de alteración del desarrollo físico
|
APORTE INSUFICIENTE DE NUTRIENTES
|
Escasez de recursos
Anorexia
- Simple
- Nerviosa
- Diancefálica
- Tumoral
- Metabólica
- Tóxica
- Pobre interacción padres-hjjo
|
|
AUMENTO DE PÉRDIDAS
|
DIGESTIVAS:
Malabsorción intestinal
- Enfermedad celiaca
- Fibrosis quística del páncreas
- Parasitosis intestinal
- Intolerancias digestivas
- Infiltración tumoral
- Resección quirúrgica
Hepatopatía crónica
|
|
RENALES:
Pérdidas de proteínas: síndrome nefrótico
Pérdidas electrolíticas
- Tubulopatías
- Nefropatía intersticial
|
|
AUMENTO DE LOS REQUERIMIENTOS
|
Hipertiroidismo
Estados hipercirculatorios. Cortocircuito I-D
Aumeto del turnover celular. Neoplasias
Infecciones crónicas
|
|
HIPOXEMIA TISULAR
|
Anemia grave
Cardiopatía hipoxémica
Neuropatía crónica
|
|
METABOLOPATÍAS
|
Déficit de GH
Hipotiroidismo
Diabetes
Otras metabolopatías
|
|
TRASTORNOS GENÉTICOS
|
Déficit primario del desarrollo físico
|
|
TRASTORNOS PERINATALES
|
Prematuridad
Retraso del crecimiento intrauterino
Infecciones perinatales
|
|
TRASTORNOS PERINATALES
|
Sida
Tuberculosis
Otras
|
|
MISCELÁNEA
|
Retraso contitucional del desarrollo físico
Deprivación emocional
Otras causas
|
Cada niño posee un determinado potencial de DF, capaz de manifestarse si otros factores permisivos interactúan correctamente y no lo coartan. Unas poblaciones difieren de otras en sus distintos patrones de DF. Se discute mucho en qué medida son dependientes del medio ambiente o de su patrimonio genético. No obstante, si se analiza el DF en distintas poblaciones y en grupos con el mismo nivel social, nutricional y de cuidados, puede verse como unas y otras no se diferencian demasiado en su DF, exceptuando el caso de los asiáticos de Extremo Oriente, en los que se ha observado una deceleración de la velocidad de crecimiento en los primeros 2 años de vida (Trujillo, 1994). Un fenómeno ya clásico es el de la aceleración secular de la talla y del desarrollo puberal de aquellas poblaciones con una tendencia ascendente en su nivel de vida.
Otros factores endógenos reguladores del crecimiento son los hormonales, principalmente la insulina y el lactógeno placentario, con gran acción anabolizante sobre el DF fetal. Tras el nacimiento, la hormona de crecimiento es la principal reguladora, si bien su acción es fundamentalmente indirecta, pues actúa sobre todo favoreciendo la secreción de somatomedinas o insulin growth factors (IGF). Estos factores permiten la incorporación de sulfato al cartílago de crecimiento, además de tener un efecto anabolizante. Existen varios IGF de los que se debe destacar la gran correlación entre la hormona del crecimiento (GH) y la IGF-1 en la vida postnatal y su disminución en fases de desnutrición. Las hormonas tiroideas son, asimismo, determinantes en el DF y psicomotor (DPM), interviniendo en la maduración ósea y cerebral y en el crecimiento conjuntamente con la GH. Otras hormonas influyen también en el DF. Las hormonas sexuales son responsables de la aparición de los caracteres sexuales secundarios, del brote de crecimiento puberal y de la adrenarquia. Esta última se produce por el aumento de los niveles de andrógenos de origen suprarrenal hacia los 8-9 años de edad.
El crecimiento se ha dividido tradicionalmente en cuatro fases (Van de Brande,1987): una primera fase de crecimiento rápido desde el nacimiento a los 2-3 años, una segunda hasta el inicio del brote de crecimiento puberal, que constituye la tercera, y una cuarta fase de crecimiento postpuberal. Durante la primera fase las condiciones de nutrición intrauterina influyen decisivamente en el DF del niño, lo que hace que la talla del recién nacido se correlacione poco con la talla promedio de los padres. Posteriormente, hacia los 12-18 meses, la curva de crecimiento del niño va ocupando progresivamente el «carril de crecimiento» que genéticamente le corresponde (Martí, 1987). Después del período mencionado existe una clara correlación entre talla de los padres y talla del individuo adulto, de tal manera que a cualquier edad puede estimarse la talla que alcanzará un niño, en función de la talla de sus padres, de acuerdo con la siguiente fórmula:
Varones: T diana = (T padre + T madre + 13) / 2
Mujeres: T diana = (T padre + T madre – 13) / 2
(T=Talla)
Esta correlación de talla entre padres e hijos y madres e hijas se explica por la influencia que el sexo ejerce sobre los factores genéticos que determinan la talla. Existen, asimismo, tablas de percentiles que correlacionan la talla con la talla media familiar (Argemí,1995).
Durante la fase prepuberal se produce una desaceleración progresiva de la velocidad de crecimiento, tan sólo interrumpida por un pequeño brote de crecimiento rápido y de aumento de peso, y por la aparición de una fina pilosidad pubiana que se produce hacia los 8-9 años, como consecuencia de la secreción de andrógenos por las glándulas suprarrenales bajo el control del estímulo del ACTH, además de otros posibles factores.
En la pubertad se observan una serie de cambios corporales de fácil observación y seguimiento.
En la mujer, la pubertad se inicia con la aparición de unos botones mamarios, a menudo asimétricos. Poco a poco van desarrollándose los senos en 2-3 años. Unos 6 meses después del desarrollo mamario, comienza el del vello pubiano que completa su desarrollo en 2-3 años. Un año después del vello pubiano aparece el axilar. La menarquia se produce entre 2-5 años después del inicio de los botones mamarios, alrededor de los 11-12 años en nuestro medio. Hacia los 12 años de edad se produce el pico de crecimiento puberal, que supone unos 25 cm de promedio. La edad ósea suele ser 10,5-11 años al inicio de la pubertad y se va acelerando a lo largo de la misma.
Figura 1.- Estadios de desarrollo puberal en la mujer.
|
ESTADIO 1 (M1)
• Mamas infantiles.
|

|
|
ESTADIO 2 (M2)
• Brote mamario.
• Aréolas y pezones sobresalen como un cono.
• Edad: 11 (8,9 - 13,2).
|

|
|
ESTADIO 3 (M3)
• Elevación de mama y areola en un mismo plano.
|

|
|
ESTADIO 4 (M4)
• Areola y pezón forman una segunda elevación. (Este estadio puede ser normal en la mujer adulta).
• Edad: 13,3 (10,8 - 15,3).
|

|
|
ESTADIO 5 (M5)
• Desarrollo mamario total.
• Edad: 15,3 (11,8 - 18,8).
|

|
|
ESTADIO 1 (P1)
• Vello infantil.
|

|
|
ESTADIO 2 (P2)
• Vello escaso en los labios.
• Edad: 11,6 (9,5 - 13,7).
|

|
|
ESTADIO 3 (P3)
• Vello púbico rizado y oscuro.
• Edad: 12,3 (10,1 - 14,5).
|
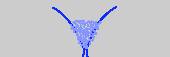
|
|
ESTADIO 4 (P4)
• Vello de tipo adulto, pero cubre menor área.
• Edad: 12,9 (10,8 - 15,8).
|

|
|
ESTADIO 5 (P5)
• Vello adulto, extensión a cara interna de muslos.
• Edad: 14,4 (12,1 - 16,6).
|

|
Fuente: Tanner J (1962).
En el varón, la pubertad comienza con un aumento del volumen testicular que alcanza unos 4 cc hacia los 12 años. El volumen testicular puede ser medido con el orquidómetro de Prader o indirectamente midiendo la longitud, que es de unos 2 cm cuando comienza esta etapa. En este momento el pene tiene todavía características infantiles. Alrededor de un año después se inicia el crecimiento del pene, la pigmentación escrotal y el desarrollo piloso pubiano que alcanzan su forma definitiva en unos 2 años. El pico de crecimiento puberal se sitúa hacia los 14 años, aumentando la talla unos 28 cm de promedio durante este período. La maduración ósea, que suele estar en unos 13 años al inicio, se acelera en este período. Los cambios en la pilosidad axilar se producen aproximadamente un año después de la pubiana, facial y extremidades, esta última alcanza la forma adulta unos 5 años después.
Figura 2.- Estadios de desarrollo puberal en el varón.
|
ESTADIO G1 (G1-P1)
• Vello y genitales infantiles.
|
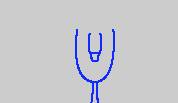
|
|
ESTADIO G2 (G2-P2)
• Aumento de los testículos.
• Vello escaso en la base del pene.
• Edad G: 11,6 (9,5 - 13,7).
• Edad P: 13,4 (11,3 - 15,6).
|

|
|
ESTADIO G3 (G3-P3)
• Agrandamiento del pene.
• Escroto rugoso y pigmentado.
• Edad G: 12,6 (10,7 - 14,9).
• Edad P: 13,9 (11,8 - 15,9).
|

|
|
ESTADIO G4 (G4-P4)
• Aumento de los testículos y glande.
• Pigmentación escrotal.
• Vello de tipo adulto.
• Edad G: 13,7 (11,7 - 15,8).
• Edad P: 14,3 (12,2 - 16,5).
|

|
|
ESTADIO G5 (G5-P5)
• Genitales de tipo adulto.
• Vello adulto, extensión a muslos y línea alba.
• Vello de tipo adulto.
• Edad G: 14,9 (12,7 - 17,1).
• Edad P: 15,1 (13,0 - 17,3).
|

|
Fuente: Tanner J (1962).
Otras transformaciones que se producen son el cambio de voz, la seborrea, el aumento de masa muscular y el acné. En la última fase postpuberal puede haber un crecimiento ulterior de alrededor de 1 cm por año durante unos 3 años, generalmente a expensas del tronco.
Un fenómeno bien conocido es el del crecimiento recuperador, cacht up o aceleración de la velocidad de crecimiento posterior a la corrección de un trastorno que actuaba como factor limitante del mismo.
METODOLOGÍA PARA LA SUPERVISIÓN DEL DESARROLLO FÍSICO
Los parámetros clínicos mas importantes son el peso, la talla, los perímetros cefálico (PC), braquial (PB) y los pliegues grasos subescapular y tricipital para niños mayores de 2 años.
Peso. Es el parámetro que más tempranamente se altera en situaciones de subnutrición. Se valora en relación con la edad y en función del cociente del peso del niño dividido por el peso correspondiente al percentil 50 a esa edad (Peso/Peso p50 x 100). De este modo puede establecerse el grado de desnutrición en ligera (75-90%), moderada (60-75%) y grave (menor del 60%). Otra posibilidad es usar el denominado índice nutricional ([(Peso/Talla)/(Peso p50/Talla p50)] x 100). Si es inferior a 90, indica malnutrición y superior a 120, sobrepeso. Otro indicador muy utilizado en estudios epidemiológicos es el índice de Quetelet o P/T2 cuyas referencias para la población infantil española pueden encontrarse en el estudio de Hernández (1988).
Talla. Se toma horizontalmente hasta los 2 años y con dos personas que garanticen un estiramiento corporal completo con pies y cabeza perpendiculares al eje longitudinal. Es importante que los niños mayores de 2 años apoyen su espalda sobre un plano ancho. La metodología es mucho más precisa si se usa el equipo de Harpenden. La afectación de la talla por causas exógenas refleja una desfavorable situación nutritiva, infecciosa o de otra causa, mantenida durante bastante tiempo. La velocidad de crecimiento refleja de forma mucho más precisa el crecimiento a corto plazo. Una forma más precisa y sofisticada sería la medición de la longitud talón-rodilla mediante la denominada knemometría (Trujillo, 1994), ya que el crecimiento de un miembro aislado se presupone que es representativo de la de todo el cuerpo y además puede valorarse en períodos cortos de tiempo.
Perímetro cefálico. Es un parámetro que nos indica si ha existido una malnutrición fetal en los primeros 2-4 años, por lo que en este período es cuando su valoración es más importante. El PC es, asimismo, indicador del desarrollo cerebral.
Perímetro braquial. Se toma con una cinta métrica inextensible en el punto medio entre el acromion y el olécranon. Es una medición muy fácil de realizar e indica el grado de desnutrición existente, que será grave con cifras inferiores al 75% de la media, moderada entre el 75 y el 80% y leve entre el 80 y el 85%.
Pliegues cutáneos. Valoran la grasa subcutánea. Los pliegues subescapular, tricipital y otros, se miden con el calibrador Skinfold Kaliper de Holtain que tiene una precisión de 0,2 mm. Su uso requiere cierta destreza. En la valoración del DF del recién nacido debe tenerse en cuenta en primer lugar el peso, la talla y el PC en función de la edad gestacional. Todo ello nos permite una primera clasificación de niños de tamaño adecuado o pequeño para su edad gestacional (EG). Pero, independientemente de la EG, la valoración clínica del estado nutricional es muy importante, ya que los efectos de la desnutrición fetal sobre el DF pueden ser graves. La valoración del DF se inicia con la exploración de la consistencia del pelo, presencia o ausencia de grasa en la cara, el cuello, el tronco, los brazos y los glúteos. Puede puntuarse mediante la escala CANS (Metcoff, 1994). Los niños con una talla y un PC conservados, un peso 2 DE por debajo de la media y deplección de depósitos grasos, padecen una desnutrición fetal producida al final de la gestación. La disminución de la masa muscular supone un grado más en cuanto a duración y severidad de la desnutrición, y en el último extremo se encuentran los niños con valores inferiores a 2 DE para todos estos parámetros. De ellos, los proporcionados con su edad gestacional serán los prematuros verdaderos y los otros serán niños con un retraso de crecimiento intrauterino prolongado. Cuanto más prolongado y grave sea el período de desnutrición fetal, peor será el pronóstico en desarrollo intelectual y físico del niño, y más lenta la recuperación del peso, talla y PC. El desarrollo puberal se valora clínicamente mediante las ya clásicas escalas de Tanner (figuras 1 y 2) en las que se clasifican en cinco grados el desarrollo mamario, el grado de desarrollo del escroto y del pene, así como del volumen testicular en los niños y el grado de pilosidad pubiana en ambos sexos.
Estándares de referencia
El DF debe compararse con las tablas o estándares de referencia de cada población. A pesar de la gran importancia que tiene disponer de referencias de cada comunidad, en Europa los estándares de crecimiento no difieren demasiado. Es importante utilizar tablas de estudios longitudinales y ampliamente validadas por la experiencia clínica. La elaboración de curvas longitudinales plantea enormes dificultades, ya que implica el seguimiento de una gran población durante mucho tiempo. La valoración precisa del crecimiento y especialmente de la velocidad de crecimiento requieren el uso de curvas longitudinales. Existen, asimismo, curvas aplicables a poblaciones concretas: niños con síndrome de Down, síndrome de Turner, acondroplasia, etc.
Maduración ósea. Es un importante elemento de valoración del DF que debe guardar una cierta armonía con el resto de los parámetros: peso, talla, caracteres sexuales, etc. Se utiliza fundamentalmente la radiografía de la mano izquierda, pie y rodilla (los dos últimos en recién nacidos y lactantes). Existen varios métodos de valoración. El más utilizado y el de uso más sencillo es el de Greulich y Pyle (1959). En España existen estándares de edades óseas de población autóctona, publicados por el Instituto de Investigación sobre Crecimiento y Desarrollo (Hernández, 1991). También pueden valorarse conjuntamente el peso, la talla y la edad ósea, en relación a la edad cronológica, en una gráfica de desarrollo, de modo que algunas situaciones tienen un patrón característico: una malabsorción intestinal nos dará un peso con mayor retraso que la talla y que la edad ósea.
El déficit de GH provoca un retraso mayor de la talla después de la edad ósea y, en menor grado, del peso. Un hipotiroidismo producirá un gran retraso de la talla y de la edad ósea, sobre todo. Una hiperplasia suprarrenal tendrá una edad ósea acelerada respecto al peso y a la talla, que también estarán por encima de lo que corresponde a su edad.
PREGUNTA CLÍNICA SOBRE LA SUPERVISIÓN DEL DESARROLLO FÍSICO
A pesar de la universalidad de la práctica de la monitorización del desarrollo, tan sólo existe un trabajo realizado en un contexto muy diferente, como es el de la población rural de la India, en el que se valora el impacto de la monitorización del desarrollo físico en la salud nutricional. Para contestar esta importante cuestión se planteó la siguiente pregunta clínica:
Pregunta clínica:
¿En niños entre 0 y 5 años la monitorización del crecimiento* da lugar a diagnósticos más precoces de retraso de crecimiento de causa orgánica**, respecto de los niños a los que no se realiza esta actividad?
* Se define la monitorización del crecimiento como el registro periódico del peso y de la talla a lo largo del tiempo y al menos 5 veces en los primeros 5 años de vida. Esta actividad implica además actuaciones activas si se detectan problemas, ya sea derivación a especialista o puesta en marcha de pruebas diagnósticas.
** Definida como cualquier alteración o enfermedad crónica que interfiera con el estado de nutrición o el desarrollo somático del niño.
Estrategia de búsqueda:
- Trip database:: Growth AND monitoring-ambulatory AND child
- Cochrane: Growth AND monitoring-ambulatory AND child
- Pubmed:
(((("growth/standards"[MESH] AND ((("monitoring, ambulatory/instrumentation"[MESH] OR "monitoring, ambulatory/methods"[MESH]) OR "monitoring, ambulatory/standards"[MESH]) OR "monitoring, ambulatory/statistics and numerical data"[MESH])) AND "child*/growth and development"[MESH]) AND "failure to thrive"[MESH]) AND ("failure to thrive/diagnosis"[MESH] OR "failure to thrive/epidemiology"[MESH]))
Se encontró una revisión sistemática en la biblioteca Cochrane en la que se hace referencia a un único artículo que evalúa esta cuestión (George 1993). Consiste en un estudio cuasirandomizado de 12 pueblos en los que se implementó un programa de intervención comunitaria. Se aleatorizó a cada una de las comunidades a recibir una intervención específica sobre monitorización periódica del desarrollo, consistente en la práctica de antropometría seriada a todos los niños por parte de trabajadores comunitarios entrenados, así como en el uso de gráficos y protocolos de derivación si el crecimiento o ganancia ponderal no eran los adecuados.
Se valoró posteriormente el estado nutricional y los parámetros antropométricos a los 30 meses de la intervención. No se observaron diferencias entre el grupo de intervención y control en peso, talla, PC, circunferencia braquial ni tampoco en las incrementos de peso, talla y PC en este período. No se valoró el impacto de la monitorización del desarrollo en la morbimortalidad ni en las necesidades asistenciales médicas o sociales de los niños. Sorprendentemente no existen estudios en nuestro medio que valoren el impacto de la monitorización del desarrollo sobre la salud infantil. Se puede argumentar la utilidad de la antropometría seriada y de la monitorización del desarrollo estriban en que ésta se realiza en el contexto de una intervención educativa más amplia, tal y cómo se suele practicar en los exámenes sistemáticos de salud. No existen por tanto razones para afirmar ni para negar la eficacia de la supervisión del desarrollo en un mejor diagnóstico de trastornos de crecimiento de causa orgánica, ni en una mejoría de la morbi-mortalidad de los niños a ella sometidos. Hay buenas razones para no excluir esta actividad de las revisiones del niño sano dado lo simple de su realización, su bajo coste y los efectos sobre la satisfacción de los padres con los cuidados recibidos.
Calidad de la evidencia y fuerza de la recomendación: III-C
RECOMENDACIONES PREVINFAD / PAPPS:
-
Deben monitorizarse el peso, la talla y el PC en todos los niños y en todos los controles de salud desde el nacimiento hasta los dos años.
-
Estas mediciones se realizarán preferentemente en los exámenes de salud.
-
La talla se medirá con el niño en decúbito supino hasta los 2 años.
-
Se utilizarán preferentemente los estándares de referencia más próximos a cada Comunidad para el peso, la talla y el PC.
-
El desarrollo puberal del niño debe valorarse mediante las escalas de Tanner.
|
BIBLIOGRAFÍA
1. Argemí J, Pastor X. Exploración del crecimiento somático En: Galdó A, Cruz M, eds. Exploración Clínica en Pediatría. Barcelona: Masson, 1995; 187-207.
2. Leo J. Regulación endocrina del crecimiento. En: Bertrand J, Rappaport R, Sizonenko P, eds. Endocrinología pediátrica. Fisiología Fisiopatología clínica. Barcelona: Salvat, 1987; 157-180.
3. Leo J, Rappaport R. Crecimiento normal y sus desviaciones. En: Bertrand J, Rappaport R, Sizonenko P, eds. Endocrinología pediátrica. Fisiología Fisiopatología clínica. Barcelona: Salvat; 1987: 181-202.
4. Sánchez E, Hernández M, Sobradillo B. Examen clínico y antropométrico en la valoración del estado nutricional. Actual Nutricional 1991; 6: 8-16.
5. L’Enfant et sa santé. Aspects epidemiologiques, biologiques, psychologiques et sociaux. Paris: Doin, 1987; 203-235.
6. Metcoff J. Evaluación clínica del estado nutricional del recién nacido. North Am Clin Ped 1994; 5: 893-909.
7. Tanner J. Growth at adolescence. London: Blakwell scientific publications, 1962.
8. Tanner J, Withehouse RH, Takaishi M. Standards from birth to maturity for height, weight, height velocity and weight velocity: British children, 1965, part I. Arch Dis Child 1966; 41: 454-471.
9. Trujillo R, Ruíz M. Aspectos de actualidad en la nutrición y el crecimiento durante el primer año de vida. Actual nutricional 1994; 18: 11-16.
10. US Preventive Services Task Force. Evaluaciones del grupo de trabajo. Apéndice A. En: Guía para la asistencia clínica preventiva. Buenos Aires: Waverly, 1989.
11. Panpanich R, Garner P. Growth monitoring in children. The Cochrane library Issue 1,2003.
12. Geoges SM, Latham MC,Abel R, Einajan N, Frangilla EA. Evaluation of effectiveness of good growth monitoring in south Indian villages. Lancet 1993;142:148-52
13. Miguélez J González L Calles I Mayorga E Logan S Hidalgo A. Rendimiento del examen de salud escolar en el centro de salud "Molino de la Vega" de Huelva. Rev San Hig Pub 1994;68:465-469
14. Villalbí JR. Utilidad de los exámenes de salud en la escuela. Aten Primaria 1994;13(7): 350-54
15. Buñuel JC. Efectividad de las revisiones escolares: una revisión de la evidencia. FMC 2002;9:94 (2):94-100
16. Canela J Mora R Prats M Resultados de los examenes de salud escolar en Montcada y Reixac (Barcelona): curso 91-92. Rev San Hig Pub 1994;68:471-80
17. Gutierrez C Calles I Rubiera A Granjo C Fernández E Mayorga E González BaschiwtzPrograma de salud escolar realizado en concejo de Carreño (Asturias). Acta Ped Esp 1991; 49:398-403
18. Marco A Martínez F Vidal E Gorriz E Puig P Sequí JM.Analísis crítico de las revisiones escolares. Rendimiento de cada tipo de exploración.An Esp Pediatr 1993;39(4):299-302
DIRECCIONES ÚTILES EN INTERNET
- Growth monitoring a forgotten subject.
http://www.fao.org/docrep/003/x8576M03.htm
- Selfmonitoring change project
http://www. changeproject.org/tools/xchangetools/tx_comm_selfmon.html
- Hoja de excel de seguimiento del niño sano del centro de salud de Aranzibizcarrai
http:///www.avpap.org/ayuda.ARBK1.htm
- FundaciónOrbegozo.
http://www.pediatrialasalud.com/Profesionales/cursos/controles/desarrollo.html
Cómo citar este artículo: Galbe Sánchez-Ventura, J. Supervisión del desarrollo físico. Recomendación. En Recomendaciones PrevInfad / PAPPS [en línea]. Actualizado octubre de 2003. [consultado DD-MM-AAAA]. Disponible en http://previnfad.aepap.org/monografia/desarrollo-fisico